- 寝ている時、こんな症状はありませんか?
- 睡眠時無呼吸症候群(SAS)とは
- 睡眠時無呼吸症候群が起こる原因
- 睡眠時無呼吸症候群になりやすい
顔つきがある? - 睡眠時無呼吸症候群が引き起こす合併症
- 当院で行う検査と流れ
- 睡眠時無呼吸症候群の
オンライン診療 - 睡眠時無呼吸症候群の治療
寝ている時、こんな症状はありませんか?
睡眠時無呼吸症候群(SAS)をセルフチェック
 睡眠時無呼吸症候群の症状は、寝ている間だけに起こるわけではありません。
睡眠時無呼吸症候群の症状は、寝ている間だけに起こるわけではありません。
起床後・日中の症状も、見落とさないようにしましょう。
-
毎日のようにいびきをかく
-
睡眠中の無呼吸
-
寝苦しさ、夜中に何度も目が覚める
-
起床後の頭痛、倦怠感、熟睡感のなさ
-
日中の強い眠気、居眠り
-
集中力・注意力・記憶力の低下
睡眠時無呼吸症候群(SAS)とは
 睡眠時無呼吸症候群とは、夜中に繰り返し低呼吸・無呼吸になる病気です。
睡眠時無呼吸症候群とは、夜中に繰り返し低呼吸・無呼吸になる病気です。
多くの場合、気道が狭くなっているため、低呼吸や無呼吸に加えていびきが見られます。
睡眠の質が低下することで、日中には強い眠気を感じます。
眠気・居眠りによる仕事・学業などにおける作業効率の低下、交通事故につながることもあります。
さらに、睡眠中に呼吸が止まるということは、全身で酸素が不足したり、血圧が低下するということであり、心筋梗塞や脳卒中を含めた合併症を引き起こすこともあります。
睡眠時無呼吸症候群が起こる原因
睡眠時無呼吸症候群は大きく以下の2つに分類され、それぞれ原因が異なります。
ほとんどを、前者の「閉塞性睡眠時無呼吸タイプ」が占めます。
閉塞性睡眠時無呼吸タイプ(OSA/OSAS)
肥満に伴う首・のどまわりの脂肪の蓄積、扁桃肥大・アデノイド肥大、大きな舌根(舌の付け根)などによって気道が狭くなり、無呼吸や低呼吸に陥ります。
また、骨格の問題でもともと気道が狭くなりやすい方もいらっしゃいます。
横向きになるといびきが止まる
仰向けだといびきをかくけれど、横向きに寝るといびきをかかないという方がいらっしゃいます。
この場合は、舌根の大きさやのどへの落ち込みやすさが原因となっていることが考えられます。
特に、飲酒や疲労などによって舌の筋肉が弛緩していると、舌根で気道が塞がれるリスクが高くなります。
横向きだといびきをかかないから大丈夫というわけではないため、ご注意ください。
中枢性睡眠時無呼吸タイプ(CSA/CSAS)
脳の呼吸中枢に問題があり、呼吸の指令が出ないことで、無呼吸に陥ります。
このタイプは全体の数%に留まり原因も多様ですが、心機能が低下した方にしばしば見られます。
睡眠時無呼吸症候群になりやすい顔つきがある?
アデノイド肥大・扁桃肥大による顔貌
鼻の突き当りののどとの境目にある「アデノイド」、口の奥にある「(口蓋)扁桃」が大きい場合、顔貌に以下のような特徴が出ることがあります。
- 口元が前方に出る
- 顎が引っ込んでいる、二重顎
- 丸みを帯びた顔
アデノイド・扁桃肥大は通常2~3歳くらいから始まり、6~7歳前後をピークに、10歳頃には落ち着きます(小さくなります)。
ただ、その場合も上記のような顔貌の特徴は変わらないことがほとんどです。
慢性副鼻腔炎による顔貌
副鼻腔に膿が溜まる慢性副鼻腔炎では、顔に腫れが出ることがあります。
それ以外の症状としては、粘り気のある鼻水・鼻づまり・嗅覚障害・顔の一部や歯の痛み・後鼻漏・発熱などが挙げられます。
心機能低下による顔貌
心機能が低下すると、腎臓に流れる血液が減り、水分が体内に溜まりやすくなります。
これにより、顔や足にむくみが生じることがあります。
脳卒中による顔貌
脳卒中に伴う顔面麻痺により、片側の口角を上げられない等の症状をきたすことがあります。
その他の症状としては、手足の麻痺、呂律が回らない、頭痛などが挙げられます。一刻も早く治療を受ける必要があります。
睡眠時無呼吸症候群が引き起こす合併症
てんかんは、発作を繰り返す脳の慢性疾患であり、年齢や性別を問わず、誰にでも発症しうる病気です。
小児期での発症が最も多い一方で、成人期にも発症することがあり、近年では、高齢になってから発症するてんかんが増加傾向にあります。国内における患者数は約100万人と推定されています。
狭心症・心筋梗塞
血圧の低下と上昇が繰り返されることで、狭心症や心筋梗塞などのリスクが高まります。
不整脈
心房細動という不整脈を引き起こすことがあります。
心房細動になると、脳梗塞のリスクも高まります。
脳卒中
血管が詰まったり破れたりする脳梗塞・脳出血・くも膜下出血等、命にかかわる脳卒中のリスクが高まります。
生活習慣病・動脈硬化
血管にダメージが蓄積すること、肥満の人が多いことなどから、糖尿病・高血圧症・脂質異常症といった生活習慣病のリスクが高まったり、動脈硬化が進行する原因になります。
その他
うつ病、認知症、不妊症・流産、勃起不全、胃食道逆流症、非アルコール性脂肪肝疾患などが引き起こされることもあります。
当院で行う検査と流れ
当院では、睡眠時無呼吸症候群のスクリーニングとなる簡易PSG検査(終夜睡眠ポリグラフ検査)、確定診断のための精密PSG検査のいずれにも対応します。
また、気道の形態を観察し原因を絞り込むCT検査にも対応しております。
睡眠時無呼吸症候群の重症度をチェック
睡眠時無呼吸症候群の重症度は、検査で分かる無呼吸・低呼吸指数(AHI)をもとに判定します。
AHIが5以上かつ日中の眠気などの症状がある場合に、睡眠時無呼吸症候群の診断となります。
| AHI | 重症度 |
| 5~15 | 軽度 |
|---|---|
| 15~30 | 中等度 |
| 30以上 | 重度 |
検査の流れ
問診・診察
 医師が問診・診察を行います。
医師が問診・診察を行います。
気になる睡眠中・起床時・日中の症状がございましたら、詳しく医師にお伝えください。
睡眠中のいびきや無呼吸については、できればご家族に確認してもらい、有無・頻度をお伝えください。
必要に応じて、血圧測定・血液検査・心電図検査などを行います。
CT検査
 舌根や扁桃・アデノイド肥大の有無、気道の形態を確認するため、CT検査を実施することがあります。
舌根や扁桃・アデノイド肥大の有無、気道の形態を確認するため、CT検査を実施することがあります。
気道が塞がる原因を絞り込んだり、特定したりすることが可能です。
簡易PSG検査
 ご自宅にて、小型装置から伸びるセンサーを身体に取り付け、普段通り眠っていただく検査です。
ご自宅にて、小型装置から伸びるセンサーを身体に取り付け、普段通り眠っていただく検査です。
呼吸状態・酸素飽和度・胸部や腹部の呼吸運動・心拍数などが分かります。
睡眠時無呼吸症候群の疑いが残る場合には、精密PSG検査を行います。
精密PSG検査
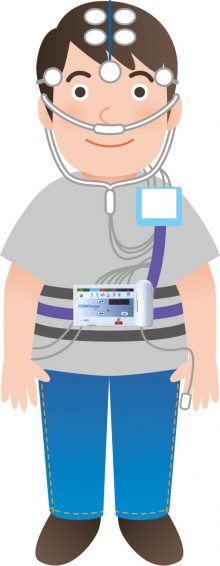 簡易PSG検査と同様、装置から伸びるセンサーを身体に取り付け、ご自宅で普段通り眠っていただきます。
簡易PSG検査と同様、装置から伸びるセンサーを身体に取り付け、ご自宅で普段通り眠っていただきます。
簡易PSG検査で調べる項目に加えて、脳波・筋電図・胸部や腹部の喚起運動・眼球運動などを詳しく調べます。
睡眠時無呼吸症候群のオンライン診療
当院では、睡眠時無呼吸症候群(SAS)の検査とCPAP治療のオンライン診療を実施しております。
こんな方におすすめ
- 通院時間が取れない、待ち時間を短縮したい
- 他院でCPAP治療中でオンラインに切り替えたい
- SAS検査を受けたいが時間がない
※初診は対面診療が必要です。2回目以降からオンライン診療が可能です。 ※CPAP導入までに最低1回は対面診察が必要です。
オンライン診療の流れ
Step1 初診(対面診療) 睡眠に関する問診を行い、SAS検査を手配します
初診(対面診療) 睡眠に関する問診を行い、SAS検査を手配します。
Step2 自宅検査
- 簡易検査:呼吸状態を測定(2日間)
- PSG検査:脳波・睡眠の質まで詳細に測定 ※検査機器は自宅へ配送、測定後は返送
Step3 結果説明(オンライン可)
 検査結果は7~10営業日後。
検査結果は7~10営業日後。
2回目以降はオンライン診療で結果説明可能です。
治療適応基準は以下の方になります。
- 簡易検査でAHI≧40 の場合:CPAP適応
- 簡易検査でAHI 15-39の場合:PSG検査推奨
- PSG検査でAHI≧20の場合:CPAP適応
睡眠時無呼吸症候群の治療
睡眠時無呼吸症候群の治療には、以下のような方法がございます。
ただ、CPAP療法やマウスピース治療はあくまで対症療法であるため、肥満の解消・生活習慣の改善といったことも大切になります。
CPAP療法
 中等症以上の睡眠時無呼吸症候群において主流となっている治療です。
中等症以上の睡眠時無呼吸症候群において主流となっている治療です。
就寝時に専用のマスクを鼻につけ、装置本体から送り込まれる空気によって、気道の閉塞を防ぎ、症状の改善を図ります。
使い始めはやや違和感が生じることがありますが、継続的に使用することで、ほとんどの方が快適に眠れるようになります。
マウスピース治療
 軽症の睡眠時無呼吸症候群、舌の落ち込みが原因となる症例に適した治療です。
軽症の睡眠時無呼吸症候群、舌の落ち込みが原因となる症例に適した治療です。
特殊な構造をしたマウスピースを就寝時に装着することで、顎を前方で保持し、気道が確保しやすくなります。
マウスピース治療が必要になった場合には、専門の医療機関をご紹介いたします。
手術
小児の扁桃・アデノイド肥大が原因となっている症例では、扁桃・アデノイドを切除する手術が有効になることがあります。
手術が必要になった場合は、専門の医療機関をご紹介いたします。







